Les antimicrobiens sont des médicaments ciblant les microbes (bactéries, virus, champignons et parasites) et visant à prévenir ou traiter les infections causées par ces derniers chez l’Homme, les animaux et les végétaux. Les antibiotiques par exemple, sont une classe de médicaments antimicrobiens s’attaquant aux bactéries.
Les microbes évoluent naturellement au cours du temps, notamment via des modifications génétiques spontanées et certains développent alors une résistance aux médicaments, devenant ce que l’on appelle des « super pathogènes » ou « super bactéries ». Or, ce processus naturel d’évolution est aujourd’hui largement accéléré par des facteurs liés à l’activité humaine et il en découle une croissance préoccupante du nombre de microbes résistants aux médicaments, faisant peser une menace sérieuse sur la santé publique et l’économie.
L’utilisation excessive et inadaptée d’antimicrobiens et notamment d’antibiotiques chez l’Homme et l’animal est le principal contributeur à la montée en puissance de la résistance aux antimicrobiens. Selon une étude du « Global Research on Antimicrobial Resistance project » (projet GRAM) couvrant 204 pays, la consommation d’antibiotiques destinés à la santé humaine a augmenté de 46 % entre 2000 et 2018 et de façon plus marquée au sein des pays en développement (+ 76 %). En parallèle, les antibiotiques sont massivement utilisés pour les animaux d’élevage destinés à la consommation humaine, administrés de façon préventive pour maximiser les rendements. L’Europe a interdit en 2006 l'usage des antibiotiques à titre prophylactique chez les animaux d'élevage, mais cette pratique reste en vigueur dans de nombreux pays dont les pays à revenu faible et intermédiaire où la consommation de viande augmente rapidement et où l’accès aux antimicrobiens vétérinaires reste non réglementé. Or, exposés de manière répétée aux antimicrobiens, les microbes renforcent leur capacité d’adaptation, jusqu’à en devenir résistants aux traitements.
De plus, la surconsommation humaine et animale d’antimicrobiens entraîne une pollution de l’environnement par des résidus d’antimicrobiens provenant des déjections d’animaux, des fluides corporels humains, des déchets ménagers (médicaments improprement jetés ou déchets d’alimentation animale et végétale contenant elle-même des résidus) ou encore de déchets de production pharmaceutique, qui se retrouvent en grand nombre dans les sols, les eaux d’égoûts et les sources d’eaux potables. Et encore une fois, exposés de façon récurrente aux antimicrobiens, les microbes s’adaptent, se modifient et acquièrent des capacités de résistance.
Dans un tel contexte, le manque de nouveaux antimicrobiens et notamment de nouveaux antibiotiques ne fait qu’aggraver le phénomène. En 2019, l’Organisation Mondiale de la Santé (OMS) a recensé 50 antibiotiques en cours de développement dont 6 seulement classés comme novateurs. Depuis les années 90, nombre d’industriels ont en effet abandonné le créneau des antibiotiques, faute de rentabilité, pour se concentrer sur des filières plus lucratives comme les anticancéreux, ce qui explique pourquoi aucune nouvelle famille d’antibiotiques n’a été mise sur le marché depuis 30 ans. Les microbes sont donc exposés aux mêmes antimicrobiens depuis des années, favorisant ainsi leur capacité à développer une résistance aux traitements. Le sujet est d’autant plus épineux dans les pays en développement où l’accès aux médicaments de façon générale est problématique.
Il en résulte un nombre croissant de « super pathogènes » en circulation. Le système mondial de surveillance de la résistance aux antimicrobiens, créé par l’OMS en 2015, a par exemple révélé que plus de 20 % des souches d’E.coli étaient résistantes à la fois aux médicaments de première intention et de deuxième intention. De même, il y aurait eu en 2018 près de 500 000 cas de tuberculose résistante aux deux antituberculeux les plus efficaces habituellement.
Selon l’OMS, la résistance aux antimicrobiens fait aujourd’hui partie des plus grandes menaces de santé publique.
La résistance aux antimicrobiens s’attaque aux fondements de la médecine moderne et met en péril la vie de millions de personnes. Dr. Tedros Adhanom Ghebreyesus,
Directeur Général de l’OMS
Dans les années 2000, l’OMS estimait que 700 000 personnes mourraient chaque année à cause de microbes résistants aux traitements et que, sans action de notre part, le nombre de décès pourrait s’élever à 10 millions par an d’ici 2050. Une étude plus récente réalisée par le projet GRAM, et qui fait référence aujourd’hui, a conclu que 1,27 million de décès en 2019 étaient directement imputables à la résistance aux antimicrobiens, soit plus que le paludisme. Au-delà des décès, la résistance aux antimicrobiens a également un coût pour la société, que ce soit en coûts médicaux (protocoles thérapeutiques plus longs et plus coûteux) ou en coûts d’opportunités (arrêts de travail, perte de productivité). La Banque Mondiale a calculé en 2017 que la résistance aux antimicrobiens pourrait grever jusqu’à 3,8 % du PNB mondial en 2050 :
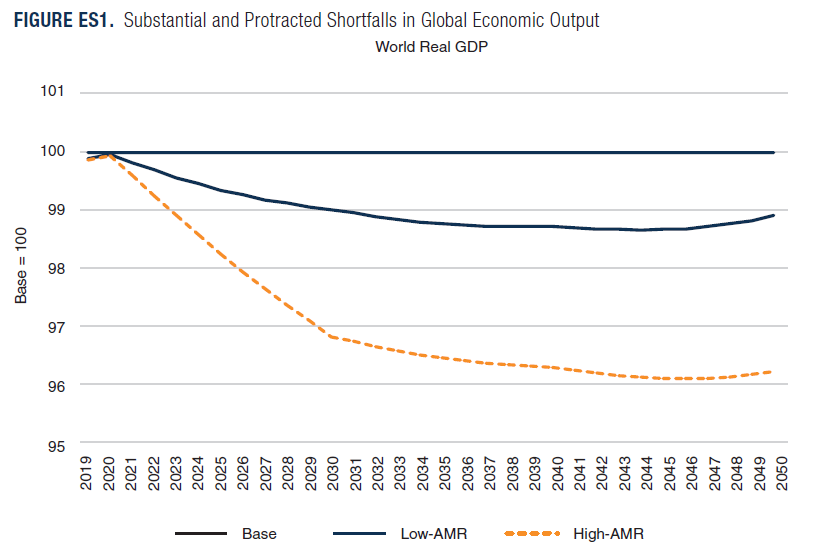
La lutte contre la résistance aux antimicrobiens, de par son ampleur, nécessite des actions multisectorielles et internationales. Dans ce contexte, les investisseurs ont un rôle à jouer en menant des actions d’engagement à plusieurs niveaux :
- Avec les sociétés du secteur agroalimentaire pour la réduction de l’utilisation prophylactique des antibiotiques chez les animaux d’élevage
- Avec les sociétés du secteur des services aux collectivités pour un meilleur traitement des eaux usées et l’élimination des résidus d’antimicrobiens dans les sources d’eaux
- Avec les sociétés du secteur de la santé pour la relance de la recherche et développement de nouveaux antibiotiques, la suppression totale des résidus d’antimicrobiens issus des chaînes de production, une meilleure collecte des médicaments périmés ou non utilisés en vue de les recycler de façon appropriée, une sensibilisation des clients et professionnels de santé sur l’impact de la surconsommation des antimicrobiens et la mise en place de programmes d’accès à la santé.
Il est donc de la responsabilité des investisseurs d’agir à leur niveau et de contribuer à lutter contre la montée en puissance de la résistance aux antimicrobiens, qui met en péril le respect des Objectifs de Développement Durable des Nations unies.
Achevé de rédiger le 5 septembre 2023